Resistência antibiótica

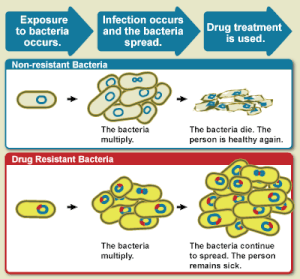
A resistência antibiótica, resistência a antibióticos ou resistência antimicrobiana é a capacidade de um micróbio ou bactérias de resistir aos efeitos da medicação anteriormente utilizada para tratá-los, como antibióticos. A resistência surge através de uma das três maneiras seguintes: resistência natural em certos tipos de bactérias; mutação genética ou por uma espécie que adquire resistência de outra. A resistência pode aparecer espontaneamente por mutações aleatórias; ou mais comumente após o acúmulo gradual ao longo do tempo e devido ao mau uso de antibióticos ou antimicrobianos. Os micróbios resistentes são cada vez mais difíceis de tratar, exigindo doses mais elevadas ou medicamentos alternativos, que podem ser mais caros ou mais tóxicos. Os micróbios resistentes a múltiplos antimicrobianos são chamados de "resistente a múltiplos medicamentos" (RMM); ou às vezes superbactéria. A resistência antimicrobiana está a aumentar com milhões de mortes a cada ano. Todas as classes de micróbios desenvolvem resistência: os fungos desenvolvem resistência antifúngica, os vírus desenvolvem resistência antiviral, os protozoários desenvolvem resistência antiprotozoária e as bactérias desenvolvem resistência aos antibióticos.
Os antibióticos só devem ser utilizados quando necessário, conforme prescrito pelos profissionais da saúde. O prescritor deve aderir aos cinco direitos da administração de medicamentos: o direito do paciente, o medicamento certo, a dose certa, a via correta e o tempo adequado. Os antibióticos de espectro estreito são preferidos, quando possível,em relação aos antibióticos de amplo espectro, uma vez que a alocação efetiva e precisa de organismos específicos torna a resistência menos provável. Os medicamentos devem ser tomados antes do tratamento quando indicado e o tratamento pode mudar de acordo com o relatório de susceptibilidade. Para as pessoas que tomam esses medicamentos em casa, a educação sobre o uso adequado é essencial. Os prestadores de assistência médica podem minimizar a propagação de infecções resistentes pelo uso de saneamento e higiene adequados (como a lavagem das mãos e a desinfecção) e devem encorajar o mesmo entre os pacientes, visitantes e membros da família.
O aumento da resistência aos medicamentos é causada principalmente pelo uso indevido de antimicrobianos em seres humanos, bem como em animais, e pela disseminação de cepas resistentes entre os dois. Os antibióticos aumentam a pressão seletiva nas populações bacterianas, causando a morte de bactérias vulneráveis; isto aumenta a porcentagem de bactérias resistentes que continuam crescendo. Com a resistência aos antibióticos tornando-se mais comum, há uma maior necessidade de tratamentos alternativos. Pedidos de novas terapias com antibióticos foram emitidos, mas o desenvolvimento de novos medicamentos está se tornando mais raro.
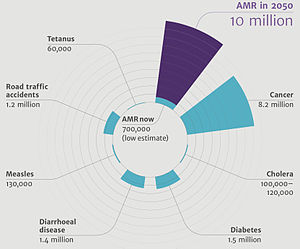
Um relatório da Organização Mundial de Saúde (OMS) divulgado em abril de 2014 afirmou: "esta ameaça séria não é mais uma previsão para o futuro, está acontecendo agora em todas as regiões do mundo e tem o potencial de afetar qualquer pessoa, de qualquer idade, em qualquer país. A resistência aos antibióticos - quando as bactérias mudam, de modo que os antibióticos já não funcionam em pessoas que precisam delas para tratar infecções - agora é uma grande ameaça para a saúde pública". O aumento das chamadas públicas para ação coletiva global para enfrentar esta ameaça inclui propostas para tratados internacionais sobre resistência antimicrobiana. A resistência mundial aos antibióticos não está totalmente mapeada, mas os países mais pobres com sistemas de saúde deficientes são os mais afetados. De acordo com os Centros de Controle e Prevenção de Doenças: "Anualmente nos Estados Unidos, ao menos 2 milhões de pessoas ficam infectadas com bactérias resistentes a antibióticos e pelo menos 23 mil pessoas morrem todos os anos como resultado direto dessas infecções". Existem múltiplos programas de monitoramento nacionais e internacionais sobre ameaças resistentes a medicamentos, como o Staphylococcus aureus resistente à meticilina (MRSA), a betalactamase de espectro estendido (ESBL) e a Acinetobacter baumannii multirresistente (MRAB).
Definição
A OMS define a resistência anti-microbiana como uma resistência do microorganismo ao medicamento anti-microbiano que antes servia para tratar eficazmente a infecção por esse microorganismo. Uma pessoa não pode tornar-se resistente aos antibióticos, uma vez que a resistência é uma propriedade do micróbio que infecta essa pessoa.
Causas
As bactérias com resistência aos antibióticos são anteriores ao uso médico de antibióticos por humanos; no entanto, o uso generalizado destes medicamentos tornou mais bactérias resistentes através do processo de pressão seletiva.
Entre as razões para o uso generalizado de antibióticos estão:
- aumento da disponibilidade global ao longo do tempo desde a década de 1950
- venda descontrolada em muitos países de renda baixa ou média, onde podem ser obtidos sem receita médica, o que pode resultar em uso de antibióticos quando não há necessidade. Isto pode resultar no desenvolvimento da resistência em qualquer bactéria restante.
O uso de antibióticos em alimentos para animais com baixas doses para promoção do crescimento é uma prática aceita em muitos países industrializados e é conhecido por levar a níveis aumentados de resistência. Liberar grandes quantidades de antibióticos no meio ambiente durante a fabricação de produtos farmacêuticos através de um tratamento inadequado de águas residuais também aumenta o risco de desenvolver e espalhar cepas resistentes a antibióticos. Não é certo se antibacterianos em sabões e outros produtos contribuem para a resistência aos antibióticos, mas são desencorajados por outros motivos.
Medicina humana
O aumento da resistência bacteriana está relacionado com o volume de antibióticos prescrito, e com o facto de não se seguir exactamente as instruções da prescrição (não seguir o tratamento até o final). As prescrições inadequadas de antibióticos atribuem-se a várias causas, incluindo quando os pacientes fazem questão de solicitar ao médico a sua prescrição, com os médicos que os prescrevem quando não têm tempo de explicar por que não são necessários, ou porque os prescrevem por cautela e por razões médicas ou legais.
Considera-se que metade dos antibióticos usados em humanos são desnecessários e inapropriados. Por exemplo, segundo o resultado de um estudo, um terço das pessoas acha que os antibióticos são efectivos contra o catarro comum, e os catarros são uma das razões comuns para prescrever antibióticos apesar de ser uma doença vírica e os antibióticos serem inúteis contra os vírus.
A resistência a antibióticos aumenta com a duração do tratamento; portanto, contando que se mantenha o mínimo efectivo, é provável que os tratamentos curtos com antibióticos diminuam as taxas de resistência, reduzam os custos, e tenham melhores resultados e menores complicações. Há tratamentos curtos para a pneumonia adquirida na comunidadeperitonite bacteriana espontânea, infecções pulmonares em cuidados intensivos, o denominado abdómen agudo, infecções do ouvido médio, sinusite e infecções de garganta, e lesões intestinais penetrantes. Nalgumas situações um tratamento curto pode não curar a infecção mas um tratamento mais longo também pode não resultar. Como o paciente pode sentir-se melhor antes de que a infecção seja erradicada, os médicos podem dar-lhe instruções para que saiba quando é seguro deixar de tomá-los. Alguns investigadores advogam para que os médicos usem tratamentos curtos com antibióticos, e reavaliem o paciente uns dias depois, e parem o tratamento caso já não houver sintomas da infecção.
Algumas classes de antibióticos originam mais resistência do que outras. Por exemplo, observam-se maiores taxas de infecções por SARM quando se usam glicopeptídeos, cefalosporinas, e quinolonas. As cefalosporinas e especialmente as quinolonas e a clindamicina, é mais provável que facilitem a colonização por Clostridium difficile.
Determinados factores tido em unidades de cuidados intensivos como a aplicação de ventilação mecânica e múltiplas doenças subjacentes também parecem contribuir para a resistência bacteriana assim que se utilizam antibióticos. A proliferação de organismos resistentes está associada a uma má higiene do pessoal do hospital.
Os factores sociais, como a violência estrutural ou pobreza em algumas regiões afectam os programas de tratamento de cepas resistentes.
Prevenção
Os programas de administração de antibióticos parecem úteis na redução das taxas de resistência a antibióticos..
Em 2014, a Organização Mundial da Saúde (OMS) afirmou:
As pessoas podem ajudar a enfrentar a resistência antibiótica ao:
- usar antibióticos apenas quando prescrito por um médico;
- completar toda prescrição médica, mesmo que se sinta melhor;
- nunca compartilhar antibióticos com outros ou usar prescrições antigas.
Trabalhadores de saúde e farmacêuticos podem ajudar a enfrentar a resistência ao:
- reforçar a prevenção e o controle de infecções;
- apenas prescrever e dispensar antibióticos quando são realmente necessários;
- prescrever e dispensar o(s) antibiótico(s) certo(s) para tratar a doença.
Os políticos podem ajudar a enfrentar a resistência ao:
- reforçar o rastreamento da resistência e da capacidade do laboratório;
- regular e promover o uso adequado de medicamentos.
Os formuladores de políticas públicas e a indústria podem ajudar a enfrentar a resistência ao:
- promover a inovação e pesquisa e desenvolvimento de novas ferramentas médicas;
- promover a cooperação e o compartilhamento de informações entre todas as partes interessadas.
Superbactérias
As bactérias KPC, superbactérias ou bactérias super-resistentes a antibióticos são um fenômeno recente, observado em pacientes que viajaram ao sul da Ásia para fazerem cirurgias plásticas e retornaram a seus países. O primeiro estudo foi publicado em 2009, na revista médica The Lancet e se refere ao gene NDM-1, encontrado até o momento nas bactérias Klebsiella pneumoniae e Escherichia coli, que causam, respectivamente, pneumonia e infecção urinária. Esse gene produz resistência até aos antibióticos da classe das carbapenemas e pode levar a uma preocupante pandemia em futuro próximo.
Segundo os cientistas da Universidade de Madras, as novas bactérias chegaram à Grã-Bretanha trazidas por pacientes que viajaram à Índia ou ao Paquistão para realizarem tratamentos cosméticos. Ao acompanharem pacientes com sintomas suspeitos, eles encontraram 44 casos (1,5% dos investigados) em Chennai e 26 (8%) em Haryana, na Índia. Eles também detectaram a superbactéria em Bangladesh e no Paquistão, bem como em 37 casos na Grã-Bretanha. Os únicos antibióticos efetivos foram a tigeciclina e a colistina.
Os pesquisadores alertam que o gene se instala nos plasmídeos, estruturas de DNA que podem facilmente ser copiadas e transmitidas para diversos outros tipos de bactéria. "Isso sugere uma alarmante possibilidade de o gene se espalhar e modificar toda a população de bactérias", disse ao Correio Braziliense Timothy Walsh, médico descobridor do gene. A mutação foi causada pelo uso excessivo de antibióticos e devido à falta de grandes cuidados higiênicos nos países citados.
O gene já foi detectado também na Austrália no Brasil e em Portugal, onde a notificação compulsória foi instituída em outubro, sempre que a investigação de bactérias resistentes aos carbapenemos revelar a enzima NDM-1. Até o momento, há casos relatados no Brasil, mas as autoridades médicas afirmam que ainda não se classifica a moléstia como Emergência de Saúde Pública de Importância Internacional, classificação definida pelo Regulamento Sanitário Internacional (RSI 2005) para medidas contra novos agentes infecciosos. Autoridades da Índia protestaram contra a insinuação de que o país não é seguro para cirurgias. Por causa do turismo médico e das viagens internacionais, e devido à baixa expectativa de novos antibióticos, a bactéria pode se tornar grave problema de saúde pública no mundo todo.
O fenômeno da resistência bacteriana é antigo e decorre de uso indiscriminado de antibióticos e de má higienização nos hospitais. A diferença é que desta vez a resistência chegou ao nível em que nenhum antibiótico surte efeito contra as bactérias. Nas palavras do médico David Livermore, da Agência Britânica para a Proteção de Saúde:
Se isto for ignorado, o nosso receio é que a resistência comece a se propagar por outras bactérias no Reino Unido. As bactérias que têm revelado essa resistência são as que normalmente causam infecções urinárias, particularmente em pacientes hospitalizados. Por vezes causam infecções em feridas e outras vezes pneumonias, um vasto leque de infecções que afetam principalmente pessoas mais vulneráveis, que já estejam doentes.
Em outubro de 2010, um surto da superbactéria causou a morte de 18 pessoas no Distrito Federal, dentro de um universo de 183 contaminados. Entretanto, não é o mesmo micro-organismo da Ásia, apenas possui a mesma origem no gene mutante da Klebsiella pneumoniae. As autoridades médicas posteriormente reconheceram casos em Paraíba, Espírito Santo, Rio de Janeiro, São Paulo, Rio Grande do Sul e Paraná. Anunciaram também uma reunião da Anvisa para restringir a venda de antibióticos no Brasil e discutir outros meios de evitar a propagação da superbactéria.
O surto de superbactéria no Distrito Federal foi causado sobretudo pela má higiene hospitalar e pela falta de recursos materiais, enfatizando a necessidade de mais verbas para o SUS e a conscientização de médicos e pacientes contra o uso indiscriminado de antibióticos, o que causa seleção bacteriana. Entretanto, o problema ainda se restringe a ambientes hospitalares. O infectologista Alexandre Cunha, presidente da Sociedade Brasileira de Infectologia do Distrito Federal, explica o problema da seguinte forma:
quem corre mais risco de infecção são pacientes que estão com sonda, catéter, punção venosa ou em outra situação que possa favorecer a infecção bacteriana. Mas, para quem visita o paciente, o risco é de ser colonizado pela bactéria, algo muito diferente de ser contaminado. Ou seja, a bactéria pode estar presente nas mãos, nos braços e no trato digestivo do visitante que manteve contato com o paciente, mas ele só correrá o risco de contaminação se sua saúde estiver debilitada e ele estiver com a imunidade baixa.
Segundo o médico David Uip, diretor do Instituto Emílio Ribas, unidade de referênia em infectologia no Brasil, o custo de desenvolvimento de novos antibióticos é muito elevado e os laboratórios farmacêuticos podem não se interessar, exigindo-se portanto pesados investimentos públicos. Ele afirnou que os infectologistas brasileiros estão se valendo da polimixina para enfrentarem as supebactérias, mas isso poderá causar nova seleção bacteriana. A Sociedade Americana de Doenças Infecciosas estabeleceu como meta, até 2020, colocar dez novos produtos no mercado.
Em 2011, uma cepa de Staphylococcus aureus também foi identificada como uma bactéria resistente a todos os antibióticos. A amostra foi colhida no leite de vaca na Escócia, Inglaterra, Dinamarca, Irlanda e Alemanha, mas o mesmo germe se encontra em seres humanos, principalmente na pele. Geralmente o estafilococo só causa doença quando a pessoa se corta e essa variedade não é mais patogênica, mas resiste a qualquer antibiótico, tornando mais difícil o tratamento. Isso se deve a um gene chamado CFR, que codifica uma proteína capaz de proteger o ribossomo da bactéria contra o antibiótico.
Entretanto, pode haver uma alternativa. O Hospital das Clínicas de São Paulo investigou o efeito do ozônio em dez bactérias, incluindo a KPC, e concluiu que essa substância pode destrui-las por meio de corrosão de suas membranas. O teste foi feito in vitro, com colônias de bactérias, e deve ser repetido em pacientes de hospitais e UTIs, cujos ambientes podem ser vaporizados com ozônio. Esse gás há tempo vem sendo usado com sucesso em infecções bacterianas.
Ver também
- Seleção natural
- Marcador seleccionável
- Bactérias super-resistentes
- Restrição à venda de antibióticos no Brasil
Ligações externas
-
 Media relacionados com Resistência antibiótica no Wikimedia Commons
Media relacionados com Resistência antibiótica no Wikimedia Commons